肩の疾患Shoulder problem
ここでは、外来で診察する頻度の多い、代表的な肩の疾患について説明します。
五十肩
最も、一般の方々に広く病名が浸透している肩の疾患だと思います。しかし、我々整形外科医にとっては非常に悩ましい疾患だと言えます。理由の一つとして、「五十肩」を表す医学用語や定義がはっきりしないことがあげられます。もともと「五十肩」という言葉は江戸時代に編集された俗語の辞書である「俚言集覧」の中に記載されたのが最初だとされています。そこには、「凡そ、人五十歳ばかりの時、手腕、骨節痛む事あり、程過れば薬せずして癒ゆるものなり、俗にこれを五十腕とも五十肩ともいう。また、長寿病という」とあります。江戸時代の平均寿命は40歳前後と言われているので、「五十肩」が長寿病と言われていたのも頷けます。発症する年齢が50歳頃であることや、自然に治癒する傾向にあることなどがその当時から理解されていたということに驚きます。その後、この「五十肩」を肩の分野がより進んでいた欧米の病名と照らし合わせて、医学的にはっきり定義しようという試みが行われましたがうまくいきませんでした。そのため、「五十肩」を表す言葉がたくさんできてしまい、整形外科医の解釈もまちまちになってしまいました。現在、「肩関節周囲炎」=「五十肩」として扱っている一般の整形外科医が多いと思いますが、肩を専門にしている我々の間では、「肩関節周囲炎」=「広義の五十肩」であり、疾患としての五十肩は「狭義の五十肩」「いわゆる五十肩」「疼痛性関節制動症」「凍結肩」などと認識されています。ややこしくなってきましたが、要するに整形外科医の中でも曖昧に理解されていることが多い疾患だということです。
原因
実はいまだによくわかっていません。個人的には自律神経の乱れや、加齢や運動不足による身体機能の低下が原因であると考えています。ここで、腕を挙げるために必要な体の動きを整理してみます。腕を挙げるということは、上腕骨を動かすことになりますが、それに伴い上腕骨と連結(この連結部を肩甲上腕関節といいます)している肩甲骨も動きます。肩甲骨は胸郭(肋骨で囲まれている部分)と肩甲胸郭関節で連結しており、一般的に、上肢挙上に伴う肩甲上腕関節と肩甲胸郭関節の比は2対1と言われています(図1)。さらに、肩甲骨の運動は肋骨や脊椎、さらに骨盤の動きに影響されます。ここで加齢による体の変化を考えてみます。人は加齢によって姿勢が変化したり、骨盤や脊椎、肋骨の動きが悪くなったりします。また、それに影響を受けている肩甲骨の動きも悪くなると考えられます。すると、上腕骨を動かすための土台である肩甲骨がスムーズに動かないために肩甲上腕関節に無理なストレスが加わり、あるときに肩甲上腕関節内に炎症が起きます(図2)。これが、五十肩の発症です。人の体には痛みに対する防御システムがあるので、なんとか痛みを抑えようとして肩甲上腕関節をを覆っている関節包を硬くしたり、周りの筋肉を緊張させて肩甲上腕関節での動きを少なくさせようとします。こうして、肩の動きが悪くなっていくものと考えています。
原因
実はいまだによくわかっていません。個人的には自律神経の乱れや、加齢や運動不足による身体機能の低下が原因であると考えています。ここで、腕を挙げるために必要な体の動きを整理してみます。腕を挙げるということは、上腕骨を動かすことになりますが、それに伴い上腕骨と連結(この連結部を肩甲上腕関節といいます)している肩甲骨も動きます。肩甲骨は胸郭(肋骨で囲まれている部分)と肩甲胸郭関節で連結しており、一般的に、上肢挙上に伴う肩甲上腕関節と肩甲胸郭関節の比は2対1と言われています(図1)。さらに、肩甲骨の運動は肋骨や脊椎、さらに骨盤の動きに影響されます。ここで加齢による体の変化を考えてみます。人は加齢によって姿勢が変化したり、骨盤や脊椎、肋骨の動きが悪くなったりします。また、それに影響を受けている肩甲骨の動きも悪くなると考えられます。すると、上腕骨を動かすための土台である肩甲骨がスムーズに動かないために肩甲上腕関節に無理なストレスが加わり、あるときに肩甲上腕関節内に炎症が起きます(図2)。これが、五十肩の発症です。人の体には痛みに対する防御システムがあるので、なんとか痛みを抑えようとして肩甲上腕関節をを覆っている関節包を硬くしたり、周りの筋肉を緊張させて肩甲上腕関節での動きを少なくさせようとします。こうして、肩の動きが悪くなっていくものと考えています。
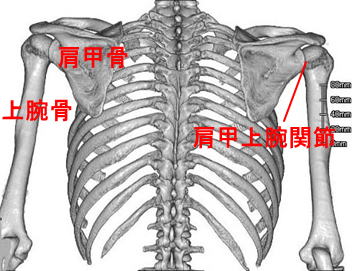
図1a: 腕を下げているところ
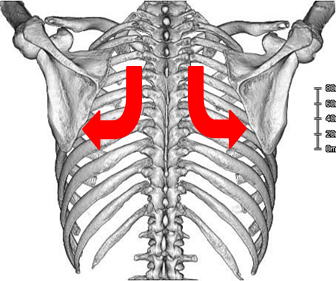
図1b: 腕を挙げているところ
上腕骨の土台である肩甲骨が大きく動いていることがわかります。肩甲上腕関節に対する肩甲骨の動きは2対1とされています。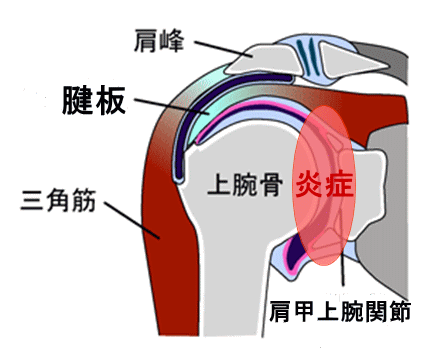
図2: 右肩を前から見たところ
肩甲骨の動きが悪くなると、肩甲上腕関節にストレスが生じ、炎症が生じます。症状と治療
肩の痛みと、動きの制限が主な症状です。病期は①炎症期、②拘縮期、③回復期の3つに分かれており、病期によって症状や治療方針が異なります。
①炎症期:
痛みが強く、肩がほとんど動かせない方もいます。じっとしていてもうずくような痛みがあったり、夜間に痛みが強くて眠れないこともあります。この時期は、関節内で起こっている炎症を沈静化させることを目的に治療を行います。最も効果的なのは関節内に炎症を押さえる薬(ステロイド剤)を注射にて直接投与する治療です。症状に合わせて消炎鎮痛剤の内服を行うこともあります。また、痛みのために眠れないで困っている方には睡眠導入剤などを処方します。この時期の日常生活で注意する点は、「痛みのでるような動作はしない」ということです。当然、肩の動く範囲は小さくなっていますから、動く範囲内で無理のないように生活することが大切です。もし可能であれば、「肩すくめ運動」や「胸張り運動」などの肩甲帯エクササイズや骨盤のエクササイズを行います。炎症が落ち着いてきたかどうかの目安は、安静時の痛みや夜間の痛みが軽くなってきたかどうかで判断します。通常、数回の注射にて炎症が落ち着いてきます。
②拘縮期:
この時期は、痛みに代わって肩の動きの悪さが目立ってきます。治療としてはリハビリがメインになります。肩甲骨の周りの筋肉が硬くなり、正常な運動ができなくなっているので、リハビリによって筋肉の柔軟性や動きを修正します。少なくとも3ヶ月間のリハビリを行っても改善がない方に対しては、肩の痛みを麻酔にてブロックしたうえで、硬くなっている関節包を広げる「徒手授動術(サイレントマニピュレーション)」や内視鏡を使用する「鏡視下授動術」を行います。
③回復期:
徐々に可動域も改善し、症状が気にならなくなってきます。しかし、間違った治療を行ってきた場合は、後遺障害として可動域の制限や違和感などが残ってしまいます。
腱板断裂
五十肩の次に知名度の高い肩の疾患かと思います。はじめに「腱板」とは何かということを説明します。肩甲骨から肩甲下筋、棘上筋、棘下筋、小円筋の4つの筋が上腕骨に向かって伸びていくのですが、やがて4つの筋は重なり合うように束になって腱となり上腕骨に付着します。この、4つの筋が束になってできあがった腱がまるで板のように見えるので腱板と名付けられました(図2)。この腱板が何らかの原因によって断裂した状態が腱板断裂です(図3)。
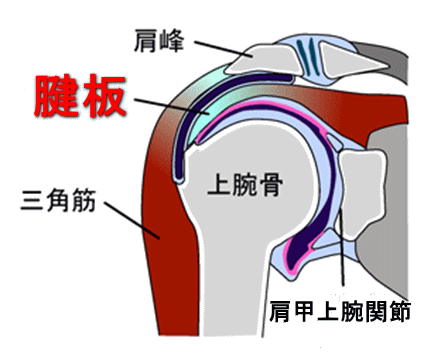
図2: 腱板
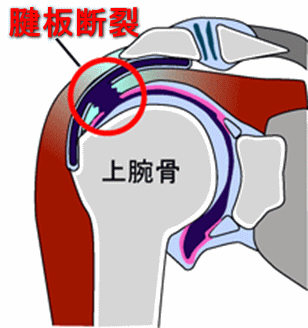
図3: 腱板断裂
年齢
50歳以降にみられることが多いです。五十肩が発症する年齢と近いことから、自分では五十肩だと思っていたら、本当は腱板断裂だったという方をよく見かけます。
原因
加齢や使いすぎで腱板が弱くなっている状態で、転倒して手をついたり、重い物を持ち上げようとして肩をひねったときに発症することが多いようです。もちろん、はっきりしたきっかけがなく、自然に擦り切れてしまう場合もあります。
症状
腱板には上腕骨を挙上したり捻ったりする作用があるので、腕の上げ下ろしや捻った時に痛みや引っかかり感がでます。痛みは肩から上腕へひびくように痛むことが多いようです。また、肘を脇から離しての動作がつらく、力が入りにくくなります。例えば、テーブルの奥にある物を手を伸ばして取ろうとするのが難しくなったりします。その他に、夜間の痛みで目を覚ますことが多くなります。
診断
肩の動きを診察すればだいたい分かりますが、確定診断はMRI(図4,5)やエコーで行います。
50歳以降にみられることが多いです。五十肩が発症する年齢と近いことから、自分では五十肩だと思っていたら、本当は腱板断裂だったという方をよく見かけます。
原因
加齢や使いすぎで腱板が弱くなっている状態で、転倒して手をついたり、重い物を持ち上げようとして肩をひねったときに発症することが多いようです。もちろん、はっきりしたきっかけがなく、自然に擦り切れてしまう場合もあります。
症状
腱板には上腕骨を挙上したり捻ったりする作用があるので、腕の上げ下ろしや捻った時に痛みや引っかかり感がでます。痛みは肩から上腕へひびくように痛むことが多いようです。また、肘を脇から離しての動作がつらく、力が入りにくくなります。例えば、テーブルの奥にある物を手を伸ばして取ろうとするのが難しくなったりします。その他に、夜間の痛みで目を覚ますことが多くなります。
診断
肩の動きを診察すればだいたい分かりますが、確定診断はMRI(図4,5)やエコーで行います。

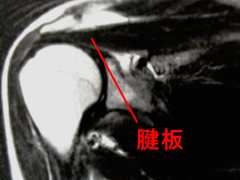
図4: 正常肩のMRI
上腕骨頭の上にある黒いバンドが腱板です。正常では連続性があります。
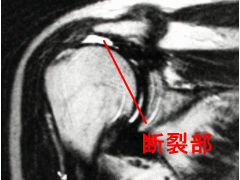
図5: 腱板断裂のMRI
腱板を表す黒いバンドが途中で途切れています。ここが断裂部です。白い部分は断裂部に溜まった関節液です。治療
夜の痛みで眠れなかったり、肩を動かすと強い痛みが走る場合は断裂部の周りの炎症が強い時期なので、できるだけ早く炎症を沈静化させることを目標に治療を行います。最も効果的なのは炎症を押さえる薬(ステロイド剤)を注射にて断裂部に直接投与する治療です。ステロイド剤が体に合わない方はヒアルロン酸を使用することもあります。内服薬や湿布・塗り薬などの外用薬を併用する場合もあります。通常は数回の注射で炎症が落ち着き、痛みが楽になります。
リハビリも重要になります。自分では気がつかない間に肩甲骨の動きが悪くなっている場合が多く、肩を動かす際の肩甲骨と上腕骨のリズム(図1)が乱れ、肩甲骨の先端にある肩峰が断裂部を刺激することで炎症が持続している場合があります(図4)。この場合、肩甲骨周囲の動きをリハビリで改善させることで症状が緩和されます。また、残存している腱板の機能をリハビリによって高めることも大切になります。
夜の痛みで眠れなかったり、肩を動かすと強い痛みが走る場合は断裂部の周りの炎症が強い時期なので、できるだけ早く炎症を沈静化させることを目標に治療を行います。最も効果的なのは炎症を押さえる薬(ステロイド剤)を注射にて断裂部に直接投与する治療です。ステロイド剤が体に合わない方はヒアルロン酸を使用することもあります。内服薬や湿布・塗り薬などの外用薬を併用する場合もあります。通常は数回の注射で炎症が落ち着き、痛みが楽になります。
リハビリも重要になります。自分では気がつかない間に肩甲骨の動きが悪くなっている場合が多く、肩を動かす際の肩甲骨と上腕骨のリズム(図1)が乱れ、肩甲骨の先端にある肩峰が断裂部を刺激することで炎症が持続している場合があります(図4)。この場合、肩甲骨周囲の動きをリハビリで改善させることで症状が緩和されます。また、残存している腱板の機能をリハビリによって高めることも大切になります。
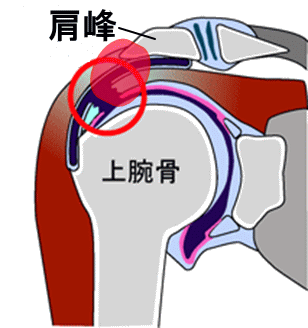
図4: 肩峰の刺激
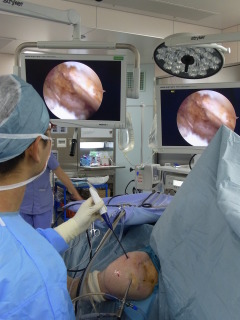
肩甲骨の動きが悪い場合に上腕骨を動かそうとすると、肩甲骨の先端にある肩峰が断裂部を刺激し、痛みの原因になっている場合があります。リハビリを行うことで肩甲骨の動きを良くする必要があります。 注射や投薬、リハビリなので保存的治療を行っても痛みがとれなかったり、力が入りにくいなどの症状が続いて日常生活に支障をきたす場合は、関節鏡(関節用の内視鏡)を使用して断裂した腱板を修復します。これを、鏡視下腱板修復術といいます。当院では直径が4mmの関節鏡を使用していますので、この関節鏡が入るくらいの小さな傷を作成し、関節鏡を肩の中に挿入することによって、断裂部を大きなモニターに映し出すことができます。このモニターを見ながら断裂部を修復します(図5)。術後は、肩に負担がかからない位置で生活してほしいので、肩の装具を最低3週間使用します(図6)。入浴や着替えの時は、自分で外したり装着したりしてもらいます。肘は自由に動くので、生活に大きな支障はありません。
私が医学部を卒業した頃は、大きく皮膚を切開して腱板を修復する手術が主流であり、術後もおおげさな装具を長期間使用していました。この頃の術式と比較すると、関節鏡を使用することで、傷が目立たないという美容的なメリットだけでなく、正常組織への侵襲を最小限に抑えることができたり、モニターで拡大して操作することで、従来では見逃されていた病変まで正確に修復することができるようになりました。また、術後の痛みが少なく、社会復帰も早い印象があります。
近年、関節鏡の技術が進歩し鏡視下手術がスタンダードになってきましたが、まだまだ施設間での技術格差が存在するのが現状です。


原因
よく分かっていません。Caイオンの透過性増加による石灰化、組織のリン酸低下による石灰化などの説がありますが、まだはっきりしたことは分かっていません。女性に多いことからホルモンなどの影響もあるのかもしれません。腱板内に沈着した石灰により腱板内の圧力が高まったり、腱板周囲に炎症が波及することで強い痛みが生じ、そのためにほとんど肩が動かせなくなってしまいます。
症状
他の肩の疾患と同様に、肩を動かすときの痛みが主な症状ですが、急性期の痛みは激烈でほとんど肩を動かせない人もいます。急性期が過ぎて痛みが落ち着いてくると肩が動くようになってきますが、動かしたときの引っかかり感がスッキリしない人もいます。
診断
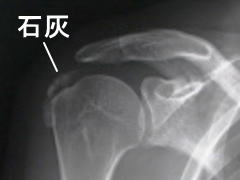
エピソードと症状でだいたい分かりますが、確定診断はレントゲンで行います。腱板は上腕骨の大結節に付着するのですが、その付着部あたりに石灰象を認めます(図6)。新しい石灰は淡い雲状の像ですが、古い石灰は白い小さな塊の像になります。
一度、脱臼が癖になってしまうと、筋トレなどの運動療法では効果がないので手術を行います。手術は関節鏡を用いてBankart病変を修復する鏡視下バンカート修復術を行っています。傷も目立たず美容的にも優れており、正常組織に無理をかけないため術後の痛みも軽いとされています。
私が医学部を卒業した頃は、大きく皮膚を切開して腱板を修復する手術が主流であり、術後もおおげさな装具を長期間使用していました。この頃の術式と比較すると、関節鏡を使用することで、傷が目立たないという美容的なメリットだけでなく、正常組織への侵襲を最小限に抑えることができたり、モニターで拡大して操作することで、従来では見逃されていた病変まで正確に修復することができるようになりました。また、術後の痛みが少なく、社会復帰も早い印象があります。
近年、関節鏡の技術が進歩し鏡視下手術がスタンダードになってきましたが、まだまだ施設間での技術格差が存在するのが現状です。

図5: 鏡視下腱板修復術
小さな傷から挿入した直径が4mmの関節鏡によって、大きなモニターに鮮明な画像が映し出されます。このモニターを見ながら断裂部を修復していきます。
図6: 術後の装具
術後は、肩に負担がかからない位置で生活してほしいので、装具を最低3週間使用します。入浴や着替えの時は、自分で取り外したり装着したりしてもらいます。肘は自由に動くので、生活に大きな支障はありません。石灰沈着性腱板炎
ある日突然、激烈な痛みで発症し、痛みのためにほとんど肩を動かせなくなってしまします。五十肩の炎症期でも同じような症状の方がいますが、五十肩と異なり可動域制限がなく、治療に良く反応し、早くスッキリ治ることが多いです。40~50歳くらいの女性が圧倒的に多いです。原因
よく分かっていません。Caイオンの透過性増加による石灰化、組織のリン酸低下による石灰化などの説がありますが、まだはっきりしたことは分かっていません。女性に多いことからホルモンなどの影響もあるのかもしれません。腱板内に沈着した石灰により腱板内の圧力が高まったり、腱板周囲に炎症が波及することで強い痛みが生じ、そのためにほとんど肩が動かせなくなってしまいます。
症状
他の肩の疾患と同様に、肩を動かすときの痛みが主な症状ですが、急性期の痛みは激烈でほとんど肩を動かせない人もいます。急性期が過ぎて痛みが落ち着いてくると肩が動くようになってきますが、動かしたときの引っかかり感がスッキリしない人もいます。
診断
エピソードと症状でだいたい分かりますが、確定診断はレントゲンで行います。腱板は上腕骨の大結節に付着するのですが、その付着部あたりに石灰象を認めます(図6)。新しい石灰は淡い雲状の像ですが、古い石灰は白い小さな塊の像になります。

図6:腱板への石灰沈着
腱板が大結節に付着するあたりに、淡い雲状の石灰像を認めます。治療
炎症を沈静化させるために、ステロイド剤を石灰沈着部周囲へ注射します。一回の注射で多くの場合は痛みがなくなります。しかし、痛みがスッキリしない場合は局所麻酔を行い、石灰を吸引することもあります。チョークの粉のような石灰を吸引することで痛みが楽になります。通常はこれらの治療で症状はなくなりますが、大きな石灰の場合、肩を動かす時の引っかかり感がいつまでも続く場合があります。この場合は関節鏡を使用し石灰を完全に取り除き、痛んでいる腱板を修復することもあります。

原因
肩の構造上の理由から、ほとんどの場合は前に脱臼します。その時に、上腕骨を前に行かないように押さえている前下上腕関節靱帯と関節唇という軟骨の複合体が損傷します。これをBankart病変と言います(図10)。このBankart病変は脱臼を整復したあとも完全に治りきらず、ゆるんだ状態になってしまうことが多いため、次はちょっとした外力で肩が脱臼してしまうことになります。こうして脱臼を繰り返していると、徐々にBankart病変がひどくなったり、軟骨や骨までが削れていき、さらに脱臼しやすい不安定な肩になってしまいます。
治療炎症を沈静化させるために、ステロイド剤を石灰沈着部周囲へ注射します。一回の注射で多くの場合は痛みがなくなります。しかし、痛みがスッキリしない場合は局所麻酔を行い、石灰を吸引することもあります。チョークの粉のような石灰を吸引することで痛みが楽になります。通常はこれらの治療で症状はなくなりますが、大きな石灰の場合、肩を動かす時の引っかかり感がいつまでも続く場合があります。この場合は関節鏡を使用し石灰を完全に取り除き、痛んでいる腱板を修復することもあります。
変形性肩関節症
肩甲上腕関節を形成する肩甲骨と上腕骨の表面はクッションの働きをする軟骨で覆われています。この軟骨が少なくなってくると肩を動かすことで関節に無理がかかり、炎症が起きたり、骨が変形してきたりします。これが、変形性肩関節症です。体重を支える関節である股関節や膝関節に比べて、頻度は少ないです。
原因
加齢に加えて、肩に無理がかかるような仕事などが原因になります。欧米人に比較して日本人には少ないことを考えると、人種差や遺伝的な要素も関係があるのかもしれません。また、大きな腱板断裂がある場合は、腱板による上腕骨頭の抑えが効かなくなるため、上腕骨頭が上にずれてきます。すると、肩を動かす度に上腕骨頭は肩峰とぶつかったり、擦れ合うことになり、徐々に変形が進行していくことがあります。
症状
他の肩の疾患と同様に、肩を動かしたときの痛みや、可動域制限のために、服の着替えがつらかったり、洗濯物干しなど高いところに手を挙げる動作がつらくなります。クッションにある軟骨がすり減っているので、動かすときにゴリゴリ音がする場合もあります。
診断
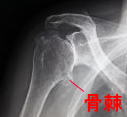
レントゲンにて診断します。正常な肩甲上腕関節には軟骨が存在するための隙間がありますが(図7)、変形性肩関節症では隙間がなくなっており、骨と骨がぶつかって白く変化しています。また、周囲に骨棘という骨のでっぱりがでてきます(図8)。

原因
加齢に加えて、肩に無理がかかるような仕事などが原因になります。欧米人に比較して日本人には少ないことを考えると、人種差や遺伝的な要素も関係があるのかもしれません。また、大きな腱板断裂がある場合は、腱板による上腕骨頭の抑えが効かなくなるため、上腕骨頭が上にずれてきます。すると、肩を動かす度に上腕骨頭は肩峰とぶつかったり、擦れ合うことになり、徐々に変形が進行していくことがあります。
症状
他の肩の疾患と同様に、肩を動かしたときの痛みや、可動域制限のために、服の着替えがつらかったり、洗濯物干しなど高いところに手を挙げる動作がつらくなります。クッションにある軟骨がすり減っているので、動かすときにゴリゴリ音がする場合もあります。
診断
レントゲンにて診断します。正常な肩甲上腕関節には軟骨が存在するための隙間がありますが(図7)、変形性肩関節症では隙間がなくなっており、骨と骨がぶつかって白く変化しています。また、周囲に骨棘という骨のでっぱりがでてきます(図8)。

図7:正常な肩関節
肩甲骨と上腕骨の間に隙間があります。ここに、軟骨があります。
図8:変形性肩関節症
肩甲骨と上腕骨の隙間がなくなっており、骨と骨がぶつかっています。骨棘が出現し骨頭が変形しています。治療
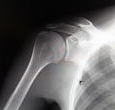
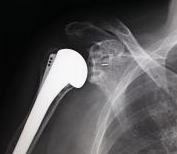
痛みが強い時期は、関節内の炎症を抑えるためにステロイド剤や軟骨成分であるヒアルロン酸を関節内に注射します。また、消炎鎮痛剤の内服や外用薬(湿布や塗り薬)を併用することが多いです。症状に合わせてリハビリも行い、関節周囲のこわばった筋肉をほぐしていきます。このような保存的治療を行っても、症状が改善しない場合は手術を行います。手術には関節鏡を用いて、炎症が生じて痛みの原因になっている滑膜組織を切除したり、関節の動きの邪魔をしている骨棘を削ったりする鏡視下デブリードマンや、軟骨が削れてしまい変形した関節を金属やポリエチレンでできた人工関節に置き換える人工肩関節置換術があります(図9)。変形が軽度な方であれば鏡視下デブリードマンで対応できますが、変形が高度で進行した方は人工肩関節置換術を行うことが多いです。
痛みが強い時期は、関節内の炎症を抑えるためにステロイド剤や軟骨成分であるヒアルロン酸を関節内に注射します。また、消炎鎮痛剤の内服や外用薬(湿布や塗り薬)を併用することが多いです。症状に合わせてリハビリも行い、関節周囲のこわばった筋肉をほぐしていきます。このような保存的治療を行っても、症状が改善しない場合は手術を行います。手術には関節鏡を用いて、炎症が生じて痛みの原因になっている滑膜組織を切除したり、関節の動きの邪魔をしている骨棘を削ったりする鏡視下デブリードマンや、軟骨が削れてしまい変形した関節を金属やポリエチレンでできた人工関節に置き換える人工肩関節置換術があります(図9)。変形が軽度な方であれば鏡視下デブリードマンで対応できますが、変形が高度で進行した方は人工肩関節置換術を行うことが多いです。

図9:人工肩関節置換術
軟骨が削れてしまい変形した関節を、金属とポリエチレンでできた人工関節に置き換えます。反復性肩関節脱臼
肩関節は体の中で最も脱臼しやすい関節です。しかも、一回脱臼すると癖になりやすい特徴があります。25歳以下の人が脱臼した場合、60%の人が再脱臼するというデータがあります。また、アスリートでは95%が再脱臼すると言われています。ひとたび脱臼が癖になってしまうと、脱臼する度に、さらに脱臼しやすくなり悪循環に陥ってしまいます。このような状態を反復性肩関節脱臼といいます。ラグビーなどのコンタクトスポーツや柔道などの格闘技、女性ではバスケットの選手などで発症することが多いです。原因
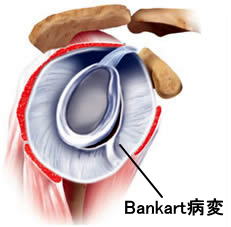
肩の構造上の理由から、ほとんどの場合は前に脱臼します。その時に、上腕骨を前に行かないように押さえている前下上腕関節靱帯と関節唇という軟骨の複合体が損傷します。これをBankart病変と言います(図10)。このBankart病変は脱臼を整復したあとも完全に治りきらず、ゆるんだ状態になってしまうことが多いため、次はちょっとした外力で肩が脱臼してしまうことになります。こうして脱臼を繰り返していると、徐々にBankart病変がひどくなったり、軟骨や骨までが削れていき、さらに脱臼しやすい不安定な肩になってしまいます。

図10:Bankart病変
上腕骨頭をはずして、肩甲骨を横から見たところです。前下上腕関節靱帯と関節唇の複合体が臼蓋の縁から剥がれています。このため、靱帯がゆるんだ状態になってしまい、脱臼を繰り返すことになります。一度、脱臼が癖になってしまうと、筋トレなどの運動療法では効果がないので手術を行います。手術は関節鏡を用いてBankart病変を修復する鏡視下バンカート修復術を行っています。傷も目立たず美容的にも優れており、正常組織に無理をかけないため術後の痛みも軽いとされています。